Nel mio precedente articolo Quale scenario per il futuro dell’odontoiatria? ho illustrato un possibile panorama operativo, basato su quanto ci era dato di sapere da ricercatori e scienziati la settimana scorsa sul virus e sulle nostre capacità di combatterlo ma… per fortuna gli scenari cambiano velocemente e non solo in peggio, anche in meglio.
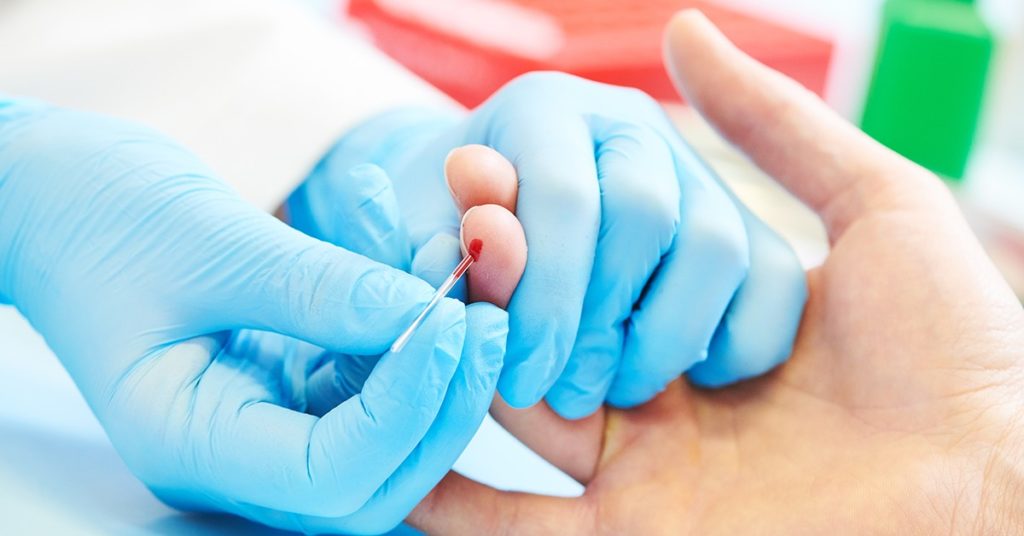
E’ notizia recente che è stato messo a punto un test rapido immunologico per la rilevazione degli anticorpi IgG e IgM rispetto al virus COVID-19, il cui prelievo avviene tramite test “pungidito”. Questo, insieme al fatto che stanno sperimentando i farmaci che fino ad oggi sono stati prescritti nella profilassi antimalarica, come possibile profilassi “anti CCOVID-19” lasciano immaginare uno scenario migliore per gli operatori sanitari.
Tutti i farmaci hanno effetti collaterali, per cui immagino che lo studio sulla profilassi antimalarica come mezzo di gestione del rischio di contaminazione richiederà tempo e la messa a punto di indicazioni precise per i casi di comorbilità.
Ma andiamo con ordine e immaginiamo che a breve (maggio? giugno?) si possa riprendere l’attività negli studi odontoiatrici, ad oggi permessa solo ed esclusivamente per le situazioni di assoluta urgenza (si veda DPCM 22 marzo art.1 comma b e le FAQ).
L’inevitabile aggiunta alle attuali procedure di disinfezione in atto negli studi dentistici resterà, a mio avviso, la sanificazione dell’aria. Sono quasi certa che i controlli sulla qualità dell’aria (stabiliti nel Testo Unico per la Sicurezza sul Lavoro allegato IV punto 1.9.1.4 ) diventeranno più stringenti, e che per le strutture più evolute si elaboreranno procedure di verifica sistematica della carica infettiva dell’aria.
L’altro punto che potrebbe modificarsi in modo permanente è l’adozione dei camici monouso sopra all’abbigliamento professionale (misura già prevista nel Testo Unico sulla Sicurezza 81/08 e con la specifica della Circolare Ministeriale nr. 34 del 1999) e di mascherine FFP2 e/o FFP3 per le prestazioni che generano Aerosol nei pazienti COVID-19 (a meno che la sanità pubblica non decida di portare all’interno degli Ospedali i servizi di odontoiatria per i pazienti affetti da COVID-19), mentre la mascherina chirurgica IIR resta un presidio valido ed efficace dato che è confermato che la via di trasmissione del virus sono i droplet che trovano nella mascherina IIR una efficace barriera. (Rapporto ISS2 20 marzo 2020)
Qual è lo scenario migliore?
Immaginate una zona triage ben divisa dalla sala d’attesa, una bussola in cui un operatore protetto da copricapo visiera mascherina IIR guanti copri camice e copriscarpe accoglie il paziente, esegue il test pungidito, fa compilare l’anamnesi al paziente (generale e specifica) e all’esito del test classifica il paziente come “no COVID-19”. Da quel momento in poi come si procede?
Esattamente come adesso, con la sola modifica dello spazio di custodia degli effetti personali del paziente, perché il fatto che non sia affetto da COVID-19 non significa che non sia entrato in contatto con persone infette o portatori asintomatici (sull’autobus, in metropolitana), per cui potrebbe avere gli oggetti o gli effetti personali contaminati).
Se la poltrona viene protetta dal copripoltrona monouso, il paziente potrà accedere all’area clinica con i copriscarpe e senza camice monouso; se la poltrona sarà libera perché viene disinfettata ad ogni paziente il paziente accederà all’area clinica con copri scarpe e camice monouso.
Gli operatori indosseranno: abbigliamento professionale, camice DPI, copricapo, mascherina chirurgica IIR, guanti monouso, visiera o occhiali a norma.
Prima delle prestazioni si farà eseguire al paziente uno sciacquo di 30 secondi con la clorexidina per abbassare la carica batterica disperdibile con l’aerosol e al termine della prestazione si eseguiranno le stesse procedure di disinfezione attualmente vigenti. Si provvederà a nebulizzare del disinfettante nell’aria per abbattere i droplet dispersi nell’aria per asportarli con un panno disinfettante monouso.
E nel caso il pungi-test desse esito positivo al COVID-19?
Si profilano 2 possibilità:
- la prima, che lo Stato decida che tutto ciò che è ad elevato rischio biologico sia trasferito di default in ospedale (questo significherebbe dotare gli ospedali dell’intera filiera di strumenti materiali e attrezzature per l’odontoiatria e delle sue 10 branche specifiche, assumendo odontoiatri e ASO), cosa fattibile solo se lo Stato trae insegnamento dall’esperienza in corso e stabilisce budget molto più significativi per la sanità pubblica.
- la seconda, che le strutture di odontoiatria dedichino 1 giorno alla settimana o 1 giorno al mese per il trattamento dei pazienti “COVID asintomatici” o che hanno avuto sintomi lievi nelle ultime 2 settimane, in modo che accesso, attesa, bagno, accettazione e ambulatori siano usati dai pazienti “COVID” normalmente e che tutti gli operatori possano gestirli in modo adeguato, dotandosi delle adeguate protezioni, detergendo e disinfettando accuratamente l’ambiente al termine della giornata per interrompere la catena di trasmissione.
Tutto questo finché la scienza non troverà un vaccino e agli operatori sanitari, oltre alla vaccinazione anti Epatite B, sia somministrata anche la vaccinazione anti Covid-19.